张登所医生的科普号
- 医学科普 男性不育症之卡尔曼综合征
卡尔曼综合征是特发性低促性腺激素性性腺功能减退症的一种。 特发性低促性腺激素性性腺功能减退症(IHH)是一种遗传异质性疾病,由于下丘脑和(或)垂体部位的发育缺陷,使得促性腺激素释放激素(GnRH)脉冲分泌障碍,和(或)促性腺激素合成分泌受阻,导致促性腺激素的选择性缺乏,从而导致不同程度的性发育成熟障碍,可伴有嗅觉减退或丧失。 无嗅觉丧失或障碍的患者称为嗅觉正常的IHH,伴有嗅觉异常或丧失的称为卡尔曼综合征(KS)。 卡尔曼综合征(KS)约占特发性低促性腺激素性性腺功能减退症(IHH)的40%~60%,发病机制尚不明确,目前认为可能是起源于嗅基板的GnRH神经元在胚胎时期的不正常迁徙所致,目前已经发现了多个KS的致病基因。 临床表现:卡尔曼综合征患者由于下丘脑-垂体-性腺轴障碍,下丘脑不能正常分泌GnRH,致使脑垂体分泌LH和FSH减少,最终导致睾丸分泌睾酮(T)减少,进而引起性腺功能减退。男性患者临床表现为青春期雄激素水平低下,无第二性征发育,内外生殖器为幼稚状态。无胡须、腋毛、阴毛,无变声,阴茎短小、睾丸小、少精或无精。 临床诊断:KS适用于排除诊断,首先需要结合病史,评估患者第二性征、染色体核型、骨龄等,进一步行GnRH兴奋实验、垂体及下丘脑影像学等检查,除外因甲状腺功能减退、垂体占位、慢性消耗性疾病等引起的青春发育障碍,结合嗅觉测试或者MRI检查,并根据基因检测筛查有无致病基因最终确诊。 临床治疗:总的治疗原则是替代和补充治疗,按时按需给予药物治疗。可以给予性激素促进第二性征发育并争取恢复患者性功能,对于有生育需求者给予促性腺激素或GnRH类似物,必要时采取辅助生育的方式完成生育目的。
张登所 主治医师 河北医科大学第一医院 生殖中心2295人已读 - 医学科普 男性不育症---我们助您成就“爸业”
一、首先我们来看看什么是男性不育症定义:育龄夫妻,有正常性生活且未采取避孕措施,由男方因素导致女方在一年内未能自然受孕,可分为原发性不育和继发性不育。二、那么得了男性不育症,我们需要做哪些检查呢?1、详细的体格检查:① 男性生殖系统的检查,比如睾丸、附睾、输精管、精索静脉、阴茎等的检查。了解睾丸、附睾的大小、质地、饱满情况、有无硬结及触痛等;输精管有无增粗变细、有无硬结或缺如,是单侧缺如还是双侧缺如;有无精索静脉曲张;了解阴茎有无弯曲、有无尿道下裂等畸形。②第二性征的检查:胡须、喉结、乳房、阴毛等的发育情况。2、精液检查:精液常规分析、精子形态学检查、精浆生化、精子核DNA碎片、精子核蛋白组型转换、精液感染性指标分析等检查。当然最基本的是精液常规分析及精子形态学检查,大夫会根据您具体情况可能会加查其它的精液检查项目。3、性激素检查:睾酮(T)、卵泡刺激素(FSH)、黄体生成素(LH)、泌乳素(PRL)、雌二醇(E2)等,适用于无精子症、严重少精子症和性功能障碍等患者。4、超声检查:① 阴囊及内容物超声:适用于怀疑有精索静脉曲张、睾丸或附睾疾病的患者。② 经直肠超声:检查前列腺、精囊腺和射精管,适用于无精子症、重度少精子症、精液量少或血精的患者。5、遗传学检查:① 外周血染色体核型分析:适用于无精子症、重度少精子症、不良孕产史、胚胎停育等患者。② Y染色体微缺失检查:适用于无精子症、重度少弱精子症的患者。6、睾丸活检:主要为诊断性睾丸穿刺活检,目的是了解睾丸生精功能,主要用于无精子症的患者。当然对于无精子症患者或者取精困难的患者,也可以尝试行睾丸或附睾穿刺取精,获取精子后行试管辅助生育。三、最后呢,我们检查也做了,咋治疗?① 健康的生活方式是必须的:戒烟、戒酒;避免高温环境;保持健康的体重;避免过度劳累,适当锻炼身体;合适的性生活频率;避免接触辐射及有毒有害物质等等。② 大夫会根据患者病史、年龄及检查结果等综合指标进行评估来制定最佳的治疗方案,来决定是直接行辅助生育还是让患者口服药物并指导同房再尝试自然受孕3个月、半年或者1年,如果仍未自然受孕再尝试行辅助生育。
张登所 主治医师 河北医科大学第一医院 生殖中心1025人已读 - 医学科普 男性不育症---“大夫,我染色体少了一点!”
Y染色体微缺失是指Y染色体上无精子因子( azoospermia factor,AZF) 缺失,是造成男性不育的重要因素之一。AZF定位于Y染色体长臂11区,存在4个不重叠的亚区:AZFa、AZFb、AZFc、AZFd (其中AZFd区在AZFb区和AZFc区之间,其存在与否尚有不同观点) 。各亚区均有着不同的作用,当其中一个或几个亚区出现了缺失的话,会导致畸形精子症、严重的少精子症、甚至无精子症。Y染色体微缺失约发生于10% ~15% 的无精子症患者中,以及5% ~10%的严重少精子症患者中。各分区缺失--临床表现①AZFa区缺失(如sY84、sY86)发生的频率最低,但后果最严重,表现为唯支持细胞综合征,精液化验无精子。②AZFb区缺失(如sY127、sY134),表现为生精阻滞,主要停留在精母细胞阶段,精液化验一般为无精子。③AZFc区缺失(如sY254、sY255)发生频率最高,临床表现多样,多表现为严重少精子症或无精子症。④AZFd区缺失(如sY145、sY152),多表现为少精子症或畸形精子症等。各分区缺失--治疗措施Y染色体AZFa和或AZFb区缺失表现为无精子症,一般考虑供精辅助生育或者领养;Y染色体AZFc区和或AZFd缺失的患者,如果表现为严重少精子症,可行试管助孕;表现为无精子症的患者,可行睾丸穿刺或显微取精术,术中找到精子行试管助孕。值得注意的是如果生育男孩,则100%会遗传Y染色体缺失,如果生育女孩则不会遗传。因此,具体治疗措施需与主治医生进一步沟通,签署知情同意。若未找到精子,则可考虑供精辅助生育或者领养。(图片来源于网络。)
张登所 主治医师 河北医科大学第一医院 生殖中心2807人已读 - 医学科普 物欲纵横的时代,是谁夺走了男人的生育力
近年来,人们生活物质水平显著提高,与之相伴是各方面压力也越来越大,生活作息不规律,烟酒难拒、应酬不断、熬夜加班,种种不良习惯正破坏着男性的生育能力。1不良的生活习惯吸烟:烟草中的尼古丁等物质可以影响精子的发生,影响精子的质量,研究发现长期吸烟者的精子正常形态率、活力、密度等指标要低于不吸烟者。另外烟草中有害物质不仅对我们的心脑的血管有影响,也会影响男性阴茎的血管,可以表现为勃起功能障碍(ED)。有研究认为,ED并非是一种独立的疾病,而是全身系统疾病在阴茎局部出现的早期症状,反映男性全身健康,特别是心血管健康的晴雨表。酗酒:科学研究证实,长期酗酒不仅会对我们的身体健康产生严重的影响,还会影响男性的精液质量,影响与饮酒开始的年龄、饮酒量和持续饮酒的时间等相关。熬夜、久坐:久坐会使得会阴处局部温度升高、局部血液循环欠畅,另外经常熬夜会引起我们的内分泌失调等,均会影响我们男性的生精及精液质量。长期接触有毒有害的物质:例如辐射、重金属、油漆、香料、苯、染发剂、有机农药等等。另外新装修的房子里也含有影响精液质量的物质。高温环境:我们的睾丸最适温度在35℃左右,温度高了会影响我们睾丸的生精功能。比如蒸桑拿、泡温泉、穿紧身内裤等。2年龄有研究文献指出,男性超过35岁或40岁,其性功能减退、精子质量下降、子代患病率升高等风险明显增大。3泌尿系统病变常见如泌尿生殖系统感染、外生殖器畸形、睾丸附睾炎症、性功能障碍、隐睾等。4其他常见因素如感冒发热、肥胖、过度劳累、营养不均衡等;同房的时间与频率也很重要:性生活不要过于频繁,但也不可以太少,保持一周2-3次的同房,而且排卵前2-3天同房及排卵当天同房可以增加受孕的概率。
张登所 主治医师 河北医科大学第一医院 生殖中心1401人已读 - 医学科普 男性不育症---“大夫,我染色体多了一条!”
这位患者因婚后多年不育前来就诊,精液常规检查发现无精子,行染色体检查,问题果然出在这里。患者染色体核型为47,XXY,临床称之为Klinefelter综合征,简称克氏征。绝大多数患者核型为47,XXY,约占全部病例的80%。非典型染色体核型包括 48,XXXY、49,XXXXY,以及嵌合型如 46,XY/47,XXY、 46,XX/47,XXY 等。患者 X 染色体越多,智力发育障碍越严重,男性化障碍程度亦越明显。克氏征--形成原因父母的生殖细胞在减数分裂形成精子和卵子的过程中,性染色体分离异常,性染色体未分离所致。① 卵子形成过程中,性染色体不分离,就形成了含有2条X染色体的卵子,当这种卵子与正常含Y染色体的精子结合,形成了47,XXY的受精卵。② 如果男方生殖细胞在进行第一次减数分裂时未分离,则形成了含有XY染色体的精子,当这种精子与正常卵子结合,也会形成47,XXY的受精卵。克氏征--临床表现① 典型克氏征的患者体型较高,四肢长,皮肤细白,体毛稀少,喉结不明显,部分患者可出现乳房肥大。外生殖器常呈正常男性样,两侧睾丸显著缩小,智力发育正常或略低。② 典型克氏征的实验室检查:患者卵泡刺激素(FSH)、黄体生成素(LH)升高,睾酮(T)水平低。绝大多数精液离心后化验未见精子(仅少数可表现为严重少弱精子症)。克氏征--临床治疗一、有生育要求的患者,可采用睾丸穿刺术/显微取精术寻找精子① 睾丸穿刺取精子术:在显微取精手术未普及或成熟前,男科大夫对克氏征患者尝试睾丸穿刺取精术,因患者睾丸体积小,导致穿刺困难,取精成功率较低。② 显微镜下睾丸切开取精术:显微取精术是目前克氏征患者生育治疗的优先选择方式,手术创伤小,而且取精成功率约为50%。根据不同患者情况,术前加用HCG+HMG注射治疗可能会提高取精成功率,但是有争议。术后根据患者临床表现及睾酮水平决定是否补充睾酮。术中找到精子,可行二代试管助孕未找到精子或拒绝手术者,可行供精辅助生育或者领养二、无生育要求患者,可根据患者睾酮水平及临床表现等,给予补充睾酮等对症治疗。
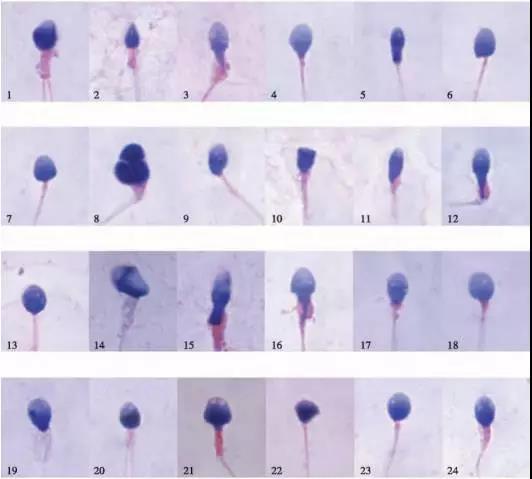
张登所 主治医师 河北医科大学第一医院 生殖中心2196人已读 - 医学科普 丈夫精子畸形率高,是不是就怀不了健康宝宝了?
经常有患者检查精液后,精液结果显示精子数量、活力正常,而精子畸形率很高,担心精子畸形率高是不是就怀不了孕了?怀孕后胎儿会不会也畸形? 根据WHO第五版《人类精液检查与处理实验室手册》精子正常形态标准,正常形态精子低于4%时,我们称之为“畸形精子症”。 为什么会出现畸形精子?从精原细胞到形成精子,历时共计约65天左右,在此期间容易受到诸多因素影响。 在排除遗传因素后,酗酒、吸烟是常见的造成精子畸形的原因;同时,营养缺乏;久坐、高温作业;泌尿系统感染:前列腺炎、精囊炎、尿道炎、睾丸炎;精索静脉曲张等也会导致精子畸形。 精子畸形率高有什么影响?1.畸形精子一般会导致较低的受精潜能,影响受精率,降低受孕概率,但并不是无法让妻子怀孕。 2.精子形态畸形,并不会引起胎儿畸形,胎儿畸形主要与母体环境、药物、遗传、感染、外界不良环境等因素有关。 如何治疗畸形精子症?1.首先要改变生活方式,戒烟、戒酒,避免熬夜久坐,避免进入高温、辐射、有毒有害的环境等。 2.预防并治疗泌尿生殖系统的感染,改善精索静脉曲张。 3.目前治疗精子畸形还没有特效药,通过口服维生素等抗氧化治疗,可以有所改善。
 张登所 主治医师 河北医科大学第一医院 生殖中心1690人已读
张登所 主治医师 河北医科大学第一医院 生殖中心1690人已读 - 医学科普 男性精液报告常见指标解读
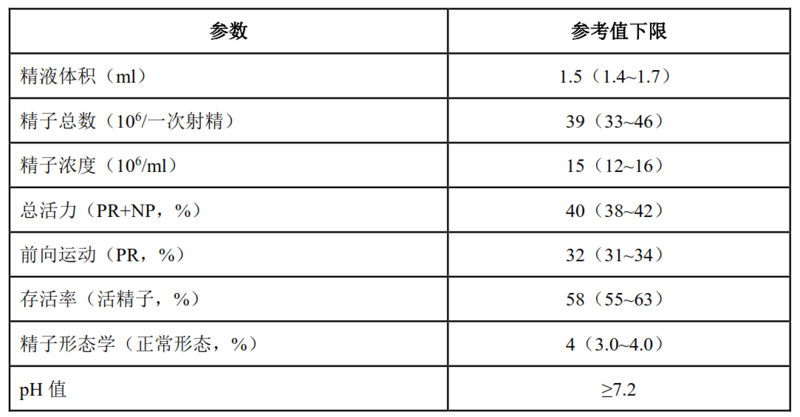
随着科学备孕的观念逐渐深入人心,很多男同志都会选择进行精液检查。但是拿到报告后,我们应该关注哪些地方?哪些指标很重要? 我们先看看最新的WHO第五版《人类精液检查与处理实验室手册》所制定的正常的精液标准都包括哪些: 禁欲时间:男方应该禁欲至少2天、最多7天,采集精液标本,而且精液标本采集必须完整,这是我们获得一份准确报告的前提。 精液颜色:正常液化精液标本呈现均质性、灰白色的外观,异常的如:有红细胞时(血精)精液呈红褐色。 精液量:正常应该≥1.5ml,精液量少可能是因为禁欲时间短,或者情绪相关。如果复查精液量仍较少,则要综合各项检查及查体,排除是否存在梗阻或者不完全性逆行射精等可能。 液化状态:精液排出后初始呈现典型的半固体凝胶的团块,通常在室温下几分钟内,精液开始液化(变得稀薄),通常在15分钟内,精液标本完全液化,超过60分钟未液化则认为液化异常。 精液Ph值:正常应该≥7.2,由于精液的自然缓冲能力降低,精液的pH值会随时间延长而升高。如果PH值低于7.0,要综合考虑其它精液指标排除梗阻等可能。 精子浓度:正常应该≥15×10^6/ml,根据精子浓度低的不同情况,我们要综合患者职业、生活习惯,近期有无感冒、发热,有无接触高温、辐射等来评估,如果复查后浓度仍低,对于中重度少精子症或者无精子症我们需要进一步检查,例如性激素、染色体、Y染色体微缺失等检查。 精子活力:前向运动精子(PR)正常应该≥32%;精子总活力(PR + NP)正常应该≥40%。活力低了我们称为弱精子症,我们同样要考虑患者职业、生活习惯等等因素,对于重度弱精子症或者死精子症,根据患者精液量、精子浓度等指标来评估是否需要进一步检查,例如MRI等检查。 正常精子形态:正常形态精子的参考值下限为4%,低于4%则为畸形精子症,精子畸形率高会影响正常的受孕概率,但不会导致胎儿的畸形。
 张登所 主治医师 河北医科大学第一医院 生殖中心4494人已读
张登所 主治医师 河北医科大学第一医院 生殖中心4494人已读





